World Obesity Day 2025 เจาะลึกโรคอ้วน: ภัยเงียบเปลี่ยนชีวิต เสี่ยงวิกฤติสุขภาพ
World Obesity Day 2025
“เจาะลึกโรคอ้วน: ภัยเงียบเปลี่ยนชีวิต เสี่ยงวิกฤติสุขภาพ”

โรคอ้วน (Obesity) ไม่ได้เป็นเพียงปัญหาเรื่องรูปร่างที่ส่งผลต่อความมั่นใจในตัวเองเท่านั้น แต่ยังเป็นภัยเงียบที่ส่งผลกระทบต่อสุขภาพในระยะยาว เพิ่มความเสี่ยงต่อโรคไม่ติดต่อเรื้อรัง (NCDs) เช่น โรคเบาหวาน ความดันโลหิตสูง โรคหัวใจและหลอดเลือด โรคหลอดเลือดสมอง โรคเครียด รวมถึงมะเร็งบางชนิด นอกจากนี้ โรคอ้วนยังส่งผลต่อคุณภาพชีวิต กระทบต่อเศรษฐกิจและสังคม ทั้งในแง่ของค่ารักษาพยาบาลที่เพิ่มขึ้น และประสิทธิภาพการทำงานที่ลดลง
ในยุคที่เต็มไปด้วยอาหารที่ไม่ดีต่อสุขภาพ สิ่งอำนวยความสะดวก ผู้คนเคลื่อนไหวร่างกายลดลง โรคอ้วนจึงกลายเป็นปัญหาที่พบได้บ่อยในทุกช่วงวัย ไม่ว่าจะเป็นเด็ก วัยรุ่น หรือผู้ใหญ่ การทำความเข้าใจเกี่ยวกับโรคอ้วนจึงเป็นสิ่งสำคัญ เพื่อให้เราสามารถดูแลสุขภาพของตัวเองและคนที่เรารักได้อย่างเหมาะสม
นายแพทย์ตนุพล วิรุฬหการุญ หรือ คุณหมอแอมป์ ประธานคณะผู้บริหาร บีดีเอ็มเอส เวลเนส คลินิก บริษัท กรุงเทพดุสิตเวชการ จำกัด (มหาชน) และนายกสมาคมแพทย์ฟื้นฟูสุขภาพและส่งเสริมการศึกษาโรคอ้วน กรุงเทพ (BARSO) จะพาทุกท่านเจาะลึกถึงประเด็นสาเหตุของโรคอ้วนในหลากหลายมิติ ต้อนรับ “วันอ้วนโลก (World Obesity Day)” ซึ่งตรงกับวันที่ 4 มีนาคมของทุกปี เพื่อให้ทุกคนเริ่มต้นเปลี่ยนแปลงระบบ และสร้างสังคมสุขภาพดีอย่างยั่งยืนไปด้วยกัน
โรคอ้วนกำลังขยายตัวเป็นบริเวณกว้าง
วิกฤตการณ์โรคอ้วน (Obesity crisis) กำลังเป็นปัญหาด้านสาธารณสุขระดับโลกที่ต้องจัดการอย่างเร่งด่วน ตัวอย่างการศึกษาตีพิมพ์บนวารสาร The Lancets เปิดเผยว่า ในปี ค.ศ. 2022 นั้นมีผู้คนมากกว่า 1 พันล้านคนทั่วโลกกำลังได้รับผลกระทบจากโรคอ้วน ซึ่งตัวเลขดังกล่าวเพิ่มขึ้นจากเมื่อ 35 ปีก่อนถึงสองเท่าในผู้ใหญ่ และในกลุ่มเด็กและวัยรุ่นที่มีอายุ 5-19 ปี เพิ่มสูงขึ้นถึงสี่เท่า และข้อมูลในปี ค.ศ. 2022 นั้นยังเปิดเผยว่า 43% ของประชากรผู้ใหญ่ทั่วโลกเป็นกลุ่มที่มีน้ำหนักเกินด้วย นอกจากนี้ ข้อมูลจาก World Obesity Atlas 2024 ยังคาดการณ์ไว้อีกว่า ในปี ค.ศ. 2035 หรืออีกปีสิบปีข้างหน้า โลกของเราจะต้องมีคนที่มีน้ำหนักตัวเกินเกณฑ์และอ้วนสูงเป็น 54% หรือราว 3.3 พันล้านคนเลยทีเดียว
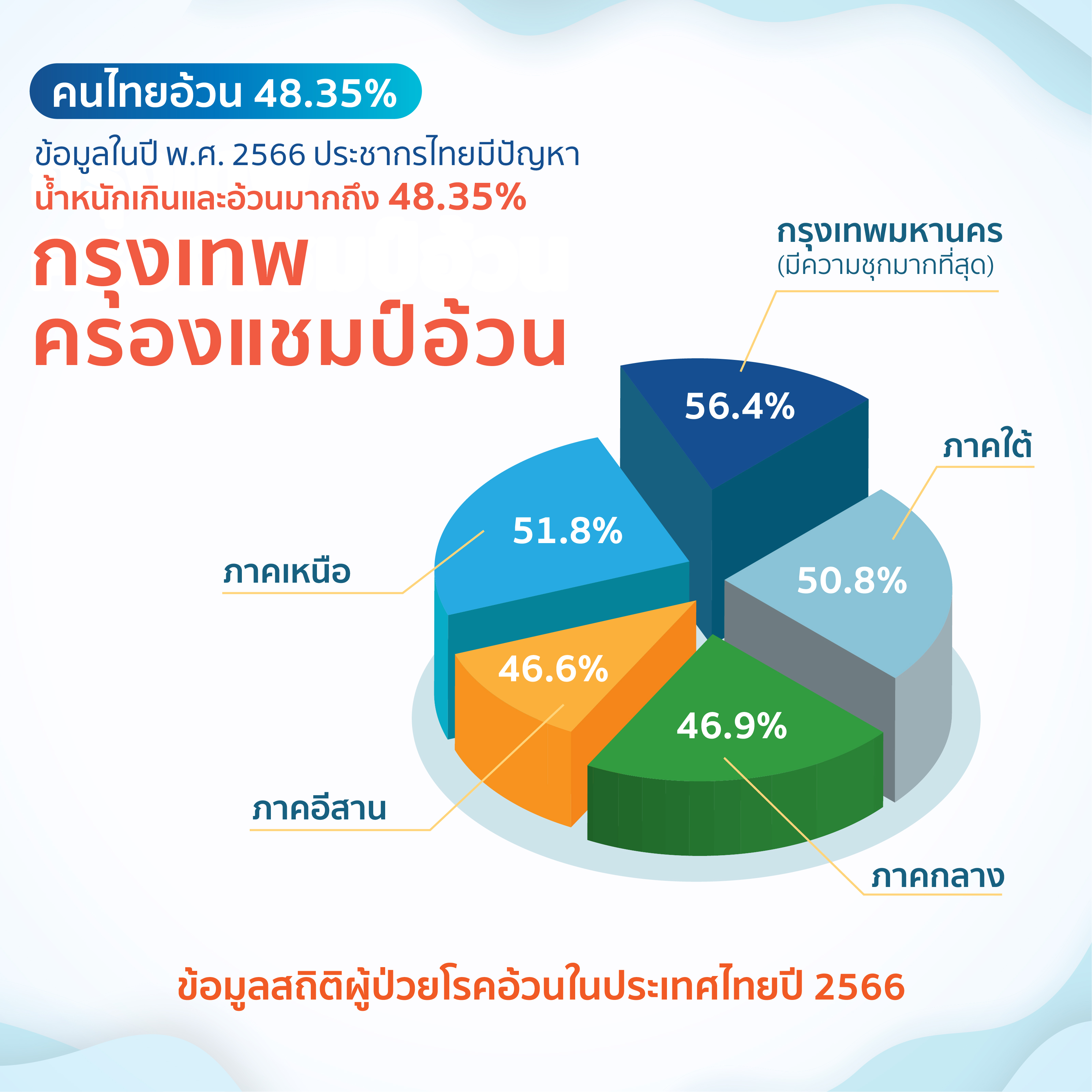
สำหรับประเทศไทย รายงานจากระบบคลังข้อมูลด้านการแพทย์และสุขภาพ กระทรวงสาธารณสุข ในการติดตามเฝ้าระวังภาวะเริ่มอ้วนและอ้วนนั้น ในปี พ.ศ. 2566 ที่ผ่านมา ประชากรไทยมีปัญหาน้ำหนักเกินและอ้วนมากถึง 48.35% โดยเขตกรุงเทพมหานครมีความชุกมากที่สุด คิดเป็น 56.4% รองลงมาคือ ภาคเหนือ (51.8%) ภาคใต้ (50.8%) ภาคกลาง (46.9%) และภาคอีสาน (46.6%)
อีกกลุ่มประชากรที่เราไม่ควรละเลยนั้นคือ กลุ่มวัยเด็ก โดยรายงานจากกระทรวงสาธารณสุขในปี พ.ศ. 2567 เด็กไทยอายุต่ำกว่า 5 ปี มีความชุกของภาวะอ้วนอยู่ที่ 9.24% ในเด็กอายุระหว่าง 6-14 ปี มีความชุกของภาวะเริ่มอ้วนและอ้วนอยู่ที่ 13.12% ในขณะที่เด็กที่มีอายุ 15-18 ปี มีความชุกมากถึง 15.76% โดยประชากรวัยเด็กที่อาศัยอยู่ในเขตสุขภาพที่ 4 ได้แก่ จังหวัดกรุงเทพมหานคร นนทบุรี ปทุมธานี พระนครศรีอยุธยา อ่างทอง ลพบุรี สิงห์บุรี สระบุรี และนครนายก เป็นกลุ่มจังหวัดที่มีความชุกของภาวะเริ่มอ้วนและอ้วนมากที่สุด ซึ่งมีร้อยละดังกล่าวเพิ่มยังสูงขึ้นจากเมื่อปี พ.ศ. 2566 อีกด้วย
ดังนั้น เราควรให้ความสำคัญกับประชากรวัยเด็กและวัยรุ่นมากขึ้น เพราะภาวะสุขภาพในวัยเด็กส่งผลต่อภาวะสุขภาพและคุณภาพชีวิตได้เมื่อเป็นผู้ใหญ่ ตัวอย่างการศึกษาที่ตีพิมพ์ในวารสาร Frontiers in Nutrition ในปี พ.ศ. 2566 คาดว่า เด็กและวัยรุ่นที่มีภาวะอ้วนมีแนวโน้มที่จะเป็นผู้ใหญ่ที่อ้วนถึง 5 เท่า เมื่อเทียบกันกับเด็กที่ไม่อ้วน โดยเด็กที่มีภาวะอ้วนตั้งแต่ในวัยเรียนนั้น 55% จะพัฒนาไปเป็นวัยรุ่นที่อ้วน และวัยรุ่นที่อ้วนมีโอกาสที่จะพัฒนาไปเป็นผู้ใหญ่ที่อ้วนถึง 80% และมีโอกาสถึง 70% ที่จะเป็นโรคอ้วนตั้งแต่อายุ 30 ปี อีกทั้งยังเพิ่มความเสี่ยงต่อการเกิดภาวะแทรกซ้อนอย่างโรคเบาหวาน ความดันโลหิตสูง ไขมันในเลือดสูง และขาโก่งมากยิ่งขึ้นในอนาคต

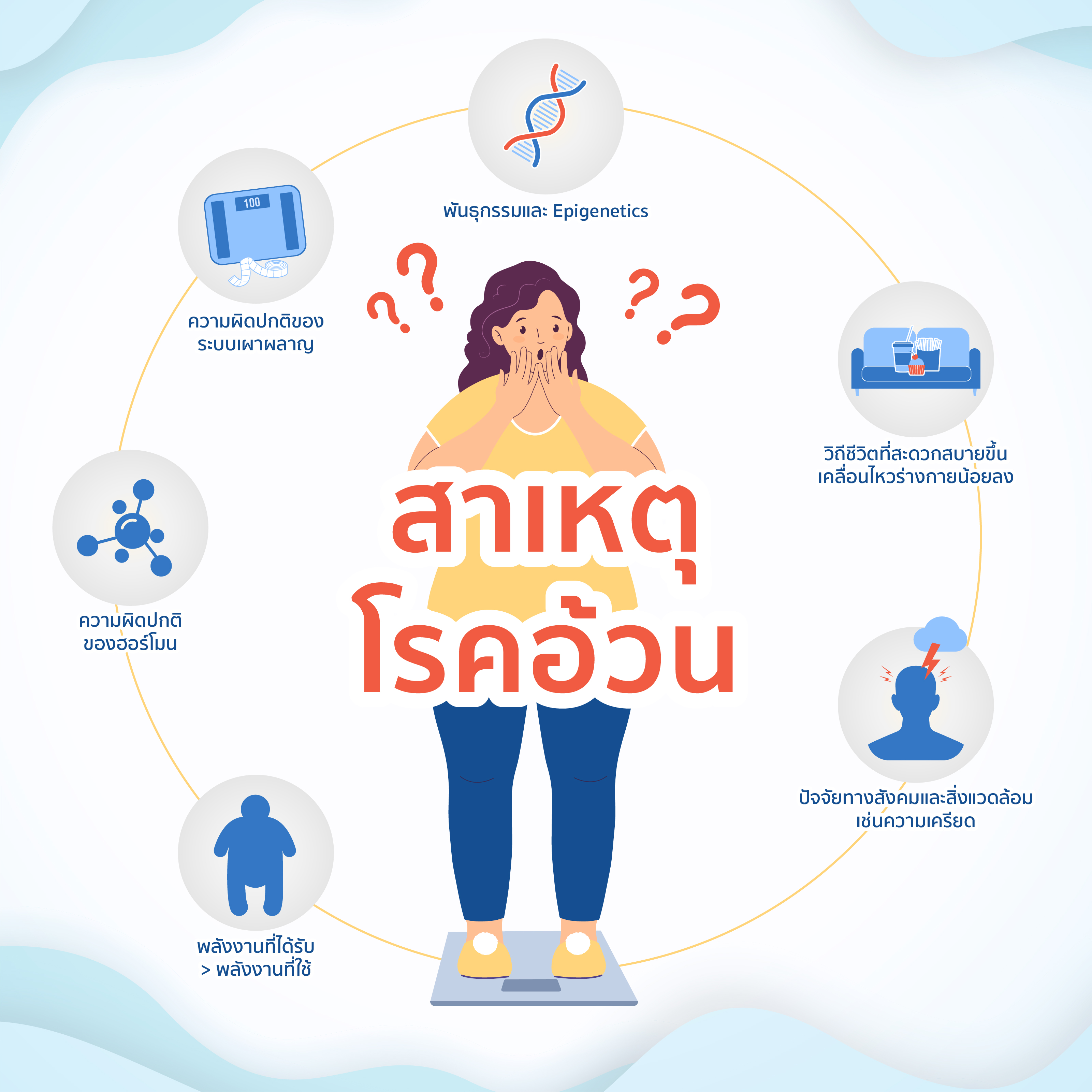
โรคอ้วน เป็นภาวะเรื้อรังที่เกิดจากปัจจัยหลายอย่างร่วมกัน ซึ่งเดิมทีโรคอ้วนถูกพิจารณาจากค่า ดัชนีมวลกาย หรือ Body Mass Index (BMI) แต่แท้จริงแล้ว BMI อาจไม่ใช่เครื่องมือที่แม่นยำในการประเมินภาวะอ้วนมากนัก เพราะไม่สามารถประเมินองค์ประกอบของร่างกายได้ เช่น บุคคลที่มี BMI เท่ากัน อาจมีสัดส่วนกล้ามเนื้อและไขมันไม่เท่ากัน เช่น นักเพาะกายมีกล้ามเนื้อมากกว่าคนที่ขาดการออกกำลังกาย จึงไม่แนะนำให้ใช้ BMI ในการวินิจฉัยเพียงอย่างเดียว ควรใช้เครื่องมืออื่นประกอบอย่างการวัดเส้นรอบเอว และหากต้องการเห็นภาพและตัวเลขที่ชัดเจนยิ่งขึ้น การวัดองค์ประกอบร่างกายด้วยเครื่อง DEXA (Dual-Energy X-ray Absorptiometry) จะช่วยให้การประเมินโรคอ้วนนั้นดียิ่งขึ้น โดยในกลุ่มวัยกลางคน (อายุ 20–50 ปี) ผู้หญิงไม่ควรมีสัดส่วนไขมันเกิน 32% และผู้ชายไม่ควรเกิน 25%
สาเหตุหลักมาจากการได้รับพลังงานจากอาหารมากกว่าพลังงานที่ร่างกายสามารถเผาผลาญได้ ร่างกายของเราจึงสะสมพลังงานส่วนเกินในรูปของไขมันตามส่วนต่าง ๆ
“นอกจากนี้ ยังมีปัจจัยอื่น ๆ เช่น ความไม่สมดุลของฮอร์โมน พันธุกรรม รวมไปถึงกระบวนการเหนือพันธุกรรม หรือ Epigenetics ซึ่งส่งผลต่อการเผาผลาญและการสะสมไขมันในร่างกาย ที่สำคัญเมื่อเกิดโรคอ้วนไขมันที่สะสมอยู่จะยิ่งกระตุ้นให้เกิดการเปลี่ยนแปลงของระบบต่าง ๆ ทำให้โรคอ้วนรุนแรงขึ้น และเกิดเป็นวงจรแบบนี้ไปเรื่อย ๆ อย่างไม่รู้จบ” คุณหมอแอมป์อธิบาย
เข้าใจร่างกายผ่านกลไกการรับประทานอาหาร/รักษาน้ำหนักตัว
พฤติกรรมการรับประทานอาหารและรักษาน้ำหนักตัวนั้น เกิดจากการทำงานร่วมกันของ 3 กลไกด้วยกัน ดังนี้
กลไกที่หนึ่ง: การควบคุมสมดุลความอยากอาหารของร่างกาย (Homeostatic feedback)
กลไกนี้เกิดขึ้นจากการหลั่งฮอร์โมนในระบบทางเดินอาหาร และส่งสัญญาณไปที่ก้านสมอง (Brainstem) และสมองส่วนไฮโปทาลามัส (Hypothalamus) โดยฮอร์โมนที่มีบทบาทสำคัญในกลไกนี้ ได้แก่
o เลปติน (Leptin) – ฮอร์โมนแห่งความอิ่ม
เลปตินเป็นฮอร์โมนที่มีบทบาทสำคัญในการควบคุมความอิ่มและรักษาสมดุลพลังงานของร่างกาย โดยกระตุ้นผ่านเซลล์ประสาท Pro-opiomelanocortin (POMC) และ Cocaine-amphetamine regulated transcript (CART) หรือกลุ่มเซลล์ประสาทที่เกี่ยวข้องกับการเพิ่มความรู้สึกอิ่ม
เลปตินถูกผลิตและหลั่งจากเซลล์ไขมันในเนื้อเยื่อไขมันสีขาว (White Adipose Tissue, WAT) ซึ่งระดับของเลปตินในร่างกายจะเพิ่มขึ้นตามปริมาณเซลล์ไขมันที่สะสมอยู่ ยิ่งมีไขมันสะสมมาก ร่างกายจะยิ่งหลั่งเลปตินออกมามากขึ้น ซึ่งในคนที่เป็นโรคอ้วน ร่างกายจะดื้อต่อเลปติน (Leptin Resistance) แม้จะมีระดับเลปตินสูงมาก (Hyperleptinemia) แต่ก็ไม่สามารถทำให้ความอยากอาหารลดลง นี่คือเหตุผลที่บางคนรับประทานอาหารมากเกินไป แม้ว่าร่างกายจะได้รับพลังงานเพียงพอแล้ว
o ฮอร์โมนเกรลิน (Ghrelin) – ฮอร์โมนแห่งความหิว
เกรลินเป็นฮอร์โมนที่มีบทบาทในการควบคุมความหิว กระตุ้นผ่านเซลล์ประสาท Agouti-related peptide (AgRP) และ Neuropeptide Y (NPY) และยังยั้งการทำงานของ POMC ช่วยให้เราหิวมากขึ้น และยังมีผลต่อระบบรางวัลของสมอง การรับรู้และตัดสินใจรับประทานอาหารด้วย
เกรลินถูกหลั่งจากต่อมออกซินติกในกระเพาะอาหาร โดยจะหลั่งมากก่อนอาหารและเมื่อรับประทานอาหารเสร็จแล้ว เกรลินก็จะหยุดหลั่ง แต่ในคนที่เป็นโรคอ้วน ระดับของฮอร์โมนนี้กลับไม่ลดลง ทำให้ยังรู้สึกอยากรับประทานอาหารต่อ ซึ่งอาหารที่ทำให้เกรลินทำงานผิดปกติ ได้แก่ น้ำอัดลม หรืออาหารที่มีส่วนผสมของน้ำตาล High Fructose Cron Syrup (HFCS) จนก่อให้เกิดภาวะโรคอ้วน
นอกจากนี้ ยังมีฮอร์โมนชนิดอื่นที่หลั่งเพื่อช่วยในการควบคุมน้ำหนัก และรักษาโรคอ้วน ได้แก่
o ฮอร์โมนโคลซีสโตไคนิน (Cholecystokinin, CCK) - ฮอร์โมนที่ช่วยควบคุมความอิ่ม
CCK เป็นฮอร์โมนที่ทำหน้าที่เป็น ‘ตัวกลาง’ เชื่อมโยงระหว่างสมองและลำไส้ ช่วยให้ร่างกายสามารถปรับสมดุลพลังงานได้อย่างเหมาะสม เมื่อเรารับประทานอาหารที่มีไขมัน CCK จะส่งสัญญาณไปยังระบบทางเดินอาหารเพื่อให้หลั่งน้ำย่อยและเอนไซม์ที่ช่วยย่อยอาหาร พร้อมกับส่งสัญญาณไปยังสมองว่าร่างกายได้รับอาหารเพียงพอแล้ว และเกิดความรู้สึกอิ่ม
o ฮอร์โมน Peptide Y (PYY) - ฮอร์โมนที่ช่วยลดความอยากอาหาร
PYY เป็นฮอร์โมนที่หลั่งมาจากลำไส้เล็กส่วนปลายและลำไส้ใหญ่ ทำงานได้ดีเมื่อรับประทานอาหารที่มีกรดไขมันสายสั้นอย่างในผัก ผลไม้ ถั่วและธัญพืช ทั้งยังทำงานร่วมกับ GLP-1 ในควบคุมระดับน้ำตาลและทำให้อาหารเคลื่อนตัวจากกระเพาะอาหารไปยังลำไส้เล็กช้าลง ช่วยให้อิ่มนานขึ้น ยิ่งมี PYY และ GLP-1 ทำงานร่วมกันมากเท่าไร ก็จะยิ่งรู้สึกอิ่มเร็วขึ้น และรับประทานอาหารได้น้อยลง
o ฮอร์โมน Glucagon-like Peptide-1 (GLP-1) - ฮอร์โมนช่วยควบคุมน้ำตาลและความอิ่ม
GLP-1 เป็นฮอร์โมนที่หลั่งมาจากลำไส้เล็กส่วนปลายและลำไส้ใหญ่ ซึ่งจะถูกกระตุ้นเมื่อมีอาหารเข้ามายังลำไส้เล็ก เพื่อเริ่มกระบวนการเผาผลาญ และกระตุ้นการหลั่งฮอร์โมนอินซูลินจากตับอ่อน ยับยั้งการทำงานของฮอร์โมนกลูคากอน มีผลให้อาหารเคลื่อนตัวจากกระเพาะอาหารไปยังลำไส้เล็กช้าลง จนเกิดความอิ่ม
เห็นได้ว่า กลไกควบคุมสมดุลความอยากอาหารและสมดุลพลังงานของร่างกาย เกิดจากการเชื่อมต่อระหว่างทางเดินอาหารและสมองส่วนไฮโปทาลามัสเพื่อให้อิ่มหรือหิว แต่ในคนที่เป็นโรคอ้วนนั้น ฮอร์โมนความอิ่มและฮอร์โมนความหิวจะทำงานไม่สัมพันธ์กัน ทำให้มีความอยากอาหารมากกว่าปกติ ส่งผลให้รับประทานในปริมาณมาก (Overeating) และได้รับพลังงานเกินความต้องการของร่างกายสะสมไปเรื่อย ๆ จนเกิดเป็นโรคอ้วนนั่นเอง
กลไกที่สอง: การควบคุมการรับประทานเพื่อความสุข (Hedonic feedback)
นอกจากกลไกควบคุมความอยากอาหารจากฮอร์โมนต่าง ๆ แล้ว ร่างกายยังมีระบบที่ทำให้เรารับประทานเพื่อความพึงพอใจ ซึ่งควบคุมโดยระบบเมโสลิมบิก (Mesolimbic System) หรือ ระบบรางวัลของสมอง ระบบนี้ประกอบด้วยส่วนต่าง ๆ ได้แก่ ฮิปโปแคมปัส (Hippocampus), อะมิกดาลา (Amygdala), สมองกลีบหน้าผากส่วนหน้า (Prefrontal Cortex) และสมองส่วนกลาง (Midbrain)
โดยสมองตอบสนองต่อคุณสมบัติของอาหาร เช่น รูป รสชาติ และกลิ่น กระตุ้นผ่านสารสื่อประสาท ได้แก่ โดปามีน (Dopamine) ที่กระตุ้นแรงจูงใจในการรับประทาน, เซโรโทนิน (Serotonin) ที่ควบคุมอารมณ์และความอยากอาหาร, และเอ็นโดแคนนาบินอยด์ (Endocannabinoid) กับโอปิออยด์ (Opioid) ที่เพิ่มความชอบในการรับประทาน แต่ในคนที่เป็นโรคอ้วน เมื่อสารสื่อประสาทเหล่านี้ทำงานพร้อมกันกับฮอร์โมนที่กล่าวข้างต้นแล้ว ยิ่งทำให้พวกเขารับประทานอาหารต่อไปได้อีก แม้จะรู้สึกอิ่มแล้วก็ตาม
กลไกที่สาม: กลไกการตอบสนองทางปัญญา (Cognitive feedback)
บางครั้งมีปัจจัยบางประการเข้ามาส่งเสริมให้เรามีพฤติกรรมการใช้ชีวิตที่ไม่ดี จนเป็นโรคอ้วน ได้แก่
การควบคุมตนเอง (Self-regulation) คือความสามารถในการจัดการพฤติกรรมการรับประทานอาหารของเรา ทั้งที่รู้ตัวและไม่รู้ตัว ในส่วนที่รู้ตัว เราอาจพยายามปรับเปลี่ยนการรับประทานอาหารเพื่อควบคุมน้ำหนัก เช่น การจำกัดปริมาณอาหารหรือเลือกอาหารที่มีพลังงานต่ำ ส่วนที่ไม่รู้ตัวนั้น จะมาจากความเครียดหรืออารมณ์
การตอบสนองต่อสังคม (Social feedback) พฤติกรรมการรับประทานและการออกกำลังกายของเรามักได้รับอิทธิพลจากคนรอบข้าง สื่อ และปฏิสัมพันธ์ทางสังคมอื่น ๆ เครือข่ายสังคมสามารถเป็นทั้งแรงผลักดันให้เกิดการเปลี่ยนแปลงเชิงบวก หรือเป็นอุปสรรคต่อการปรับปรุงพฤติกรรม ขึ้นอยู่กับบรรทัดฐานทางสังคมที่เรารับรู้
สภาพแวดล้อมที่เอื้อต่อการเกิดโรคอ้วน (Obesogenic environment) ได้แก่ วิถีชีวิตที่เนือยนิ่งและกิจกรรมทางกายลดลง มีความเครียดที่เพิ่มขึ้น การเข้าถึงอาหารที่มีพลังงานสูง เป็นต้น
การควบคุมการรับประทานอาหารในผู้ที่มีภาวะอ้วนเกี่ยวข้องกับความไม่สมดุลของสามกลไกหลัก ได้แก่ กลไกสมดุลความอยากอาหารของร่างกาย ซึ่งเป็นปัจจัยสำคัญ ตามมาด้วย กลไกการรับประทานเพื่อความสุข และกลไกการตอบสนองทางปัญญา ความไม่สมดุลของกลไกเหล่านี้ทำให้ร่างกายควบคุมความหิวได้ไม่ดี มีแนวโน้มเลือกรับประทานอาหารเพื่อตอบสนองความพึงพอใจมากขึ้น และลดความสามารถในการควบคุมตนเอง ส่งผลให้รับประทานอาหารมากเกินความจำเป็น จนน้ำหนักตัวเพิ่มขึ้น และนำไปสู่ภาวะโรคอ้วนในที่สุด
พันธุกรรมและกระบวนการเหนือพันธุกรรม: ปัจจัยแฝงที่อาจทำให้อ้วน
จากที่กล่าวในตอนต้น นอกเหนือจากปัจจัยสมดุลพลังงาน สมดุลทางฮอร์โมน ปัจจัยทางสังคม และปัจจัยสภาพแวดล้อมแล้ว ปัจจัยทางพันธุกรรมก็อาจมีเป็นสาเหตุหนึ่งของการพัฒนาไปเป็นโรคอ้วนได้เช่นกันหลายท่านอาจสังเกตได้ว่า หากสมาชิกในครอบครัวมีภาวะอ้วน ลูกหลานก็มักมีภาวะอ้วนด้วยเช่นกัน โดยรหัสพันธุกรรมที่มีส่วนเกี่ยวข้องกับโรคอ้วน เช่น
1) MC4R (Melanocortin-4 receptor)
2) POMC (Proopiomelanocortin)
3) FTO (Fat Mass and Obesity-Associated Gene)
4) LEPR (Leptin receptor)
5) LEP (Leptin) และ
6) ADIPOQ (Adipocyte-, C1q-, and collagen domain-containing) เป็นต้น
นอกจากยีนหรือรหัสพันธุกรรมแล้ว กระบวนการเหนือพันธุกรรม (Epigenetics) หรือศาสตร์ว่าด้วยควบคุมการแสดงออกของยีน ที่ไม่ได้เกิดจากการเปลี่ยนแปลงลำดับยีน แต่ได้รับการกระตุ้นจากพฤติกรรมการดำรงชีวิตของตัวเราเอง ซึ่งมีบทบาทสำคัญต่อการเกิดโรคอ้วนในหลายแง่มุม ยกตัวอย่างเช่น
o การรับประทานอาหารที่มีไขมันสูง - ลดการทำงานของ PPARγ หรือยีนที่เกี่ยวข้องกับการทำงานของไมโทคอนเดรียในเซลล์ ส่งผลต่อระบบการเผาผลาญของร่างกาย
o การออกกำลังกาย - เพิ่มการแสดงออกของยีน PGC1α ในการควบคุมระบบการเผาผลาญพลังงาน และการสร้างไมโทคอนเดรีย
o การพักผ่อนไม่เพียงพอ - ลดการทำงานของยีน Cry1 และ BMAL1 ซึ่งเกี่ยวข้องกับระดับฮอร์โมนคอร์ติซอล (Cortisol) ในเลือดที่เพิ่มขึ้น ความอยากอาหาร เพิ่มระดับน้ำตาลในเลือด และยังส่งผลต่อยีน SCD1 ที่มีส่วนสำคัญในกระบวนการสร้างและสลายไขมันในร่างกาย
อย่างไรก็ดี คุณหมอแอมป์ยังคงเน้นย้ำว่า กุญแจสำคัญของเรื่องนี้เป็นเรื่องของพฤติกรรมการใช้ชีวิต (Lifestyle) เช่น การรับประทานอาหารที่มีขนาดใหญ่และปริมาณมาก รวมไปถึงประเภทและลักษณะของอาหารเราเลือกรับประทาน เช่น กลุ่มอาหารที่ให้พลังงานสูง น้ำตาลสูง และไขมันสูง กลุ่มอาหารที่ผ่านกระบวนการแปรรูป เป็นต้น ส่วนปัจจัยด้านรหัสพันธุกรรม หากเราปรับเปลี่ยนพฤติกรรมการใช้ชีวิต ก็จะ สามารถยับยั้งหรือเพิ่มการแสดงออกของยีนที่เกี่ยวข้องกับโรคอ้วนผ่านทางกระบวนการเหนือพันธุกรรมได้ ซึ่งทั้งสองอย่างนี้ จะช่วยให้เข้าใจในพิมพ์เขียวสุขภาพของตัวเอง และส่งเสริมให้ดูแลสุขภาพของเรานั้นตรงจุดยิ่งขึ้น

แก้ไขระบบตั้งแต่ภายในสู่ภายนอก
แก้ไขระบบแรก: ระบบกลไกร่างกายให้กลับมาสมดุล
ปัจจุบันแนวทางการจัดการโรคอ้วนนั้น การปรับเปลี่ยนพฤติกรรมการใช้ชีวิต (Lifestyle modification) ยังคงเป็นสิ่งที่ต้องให้ความสำคัญเป็นลำดับแรก เพราะสามารถเริ่มได้ทันที และยั่งยืนมากที่สุด เพื่อให้ทุกท่านสามารถนำไปปรับใช้ได้ง่ายยิ่งขึ้น คุณหมอแอมป์ได้แนะนำ 7 แนวทางการดูแลสุขภาพง่าย ๆ ดังนี้
1) เลือกรับประทานอาหารที่ดีมีประโยชน์ โดยใน 1 จาน ให้เลือกรับประทานผัก 50% อีก 25% เป็นโปรตีนคุณภาพดี เช่น ปลา เต้าหู้ ถั่ว และธัญพืช และ 25% สุดท้ายเป็นข้าวแป้งไม่ขัดสี อย่างเช่น ข้าวกล้อง เป็นต้น
2) หลีกเลี่ยงอาหารที่มีไขมันสูงหรือบริโภคแต่น้อย โดยเฉพาะไขมันทรานส์และไขมันอิ่มตัว เช่น เนื้อสัตว์ติดมัน หนังสัตว์ เครื่องใน ขนมเค้ก อาหารฟาสต์ฟู้ด ชานมไข่มุก เนื้อสัตว์แปรรูป (Processed meat) อย่างเบคอน ไส้กรอก แฮม แหนม กุนเชียง ไส้อั่ว หมูแผ่น หมูยอ ลูกชิ้น เป็นต้น
3) หลีกเลี่ยงอาหารและเครื่องดื่มที่มีน้ำตาลสูง โดยเฉพาะเครื่องดื่มที่มีส่วนผสมของ High Fructose Corn Syrup (HFCS) เช่น น้ำหวาน น้ำอัดลม น้ำเชื่อม น้ำผลไม้ แยม ลูกกวาด คุกกี้ ไอศกรีม เค้ก พาย เป็นต้น
4) ออกกำลังกายอย่างสม่ำเสมออย่างน้อย 150 นาทีต่อสัปดาห์ หรืออย่างน้อย 30 นาที 5 วันต่อสัปดาห์
5) นอนหลับพักผ่อนให้เพียงพอ อย่างน้อย 8-9 ชั่วโมงทุกวันและควรเข้านอนก่อน 4 ทุ่ม เพื่อให้ร่างกายหลั่งฮอร์โมนได้อย่างเป็นปกติ
6) หลีกเลี่ยงสารอันตราย ได้แก่ เครื่องดื่มที่มีแอลกอฮอล์ สูบบุหรี่ และโดยเฉพาะเรื่องที่ไม่พูดถึงไม่ได้เลยอย่างฝุ่นพิษ PM2.5
7) ผ่อนคลายความเครียด ด้วยการนั่งสมาธิ เดินจงกรม หรือทำกิจกรรมที่ทำให้สมองสงบ ได้พักผ่อน
แก้ไขระบบที่สอง: การสนับสนุนจากสังคม
การสนับสนุนทางสังคมที่ดีมีความสัมพันธ์กับการลดน้ำหนักอย่างยั่งยืน ทั้งจากสมาชิกในครอบครัว การที่มีส่วนร่วมในการดูแลสุขภาพของคนในชุมชน โรงเรียน หรือสถานที่ทำงาน มีการกิจกรรมต่าง ๆ เช่น การอบรมให้ความรู้ หรือมีชมรมที่ให้ทุกคนตระหนักในสุขภาพ สิ่งสำคัญคือ การมีระบบสนับสนุนที่ดี ซึ่งช่วยส่งเสริมความสัมพันธ์ที่ดี และสร้างสมดุลระหว่างสังคม สภาพแวดล้อม และชีวิตส่วนตัว
แก้ไขระบบที่สาม: การสนับสนุนจากหน่วยงานในเชิงนโยบาย
การปรับปรุงปัญหาเชิงโครงสร้างและกระบวนการทางสังคมที่มีผลต่อสถาบัน กฎหมาย เศรษฐกิจ โครงสร้างพื้นฐาน และอุตสาหกรรม เป็นสิ่งสำคัญในการแก้ไขปัญหาวิกฤตการณ์โรคอ้วนได้ เช่น การเก็บภาษีเครื่องดื่มที่มีน้ำตาลสูง ภาษีอาหารที่ผ่านกระบวนการแปรรูป ภาษีไขมัน เป็นต้น การสนับสนุนผลิตภัณฑ์ที่ดีต่อสุขภาพ การปรับปรุงกฎหมายให้ทันสมัย และการประชาสัมพันธ์ความรู้ผ่านสื่อโทรทัศน์ สื่อสังคมออนไลน์ เพื่อสร้างความตระหนักรู้ให้กับทุกคนในสังคม
การปรับปรุงแก้ไขปัญหาตั้งแต่เรื่องใกล้ตัวอย่างพฤติกรรมการใช้ชีวิตประจำวันของแต่ละบุคคล ไปจนถึงการแก้ปัญหาเชิงระบบโครงสร้างและนโยบาย เปรียบเสมือนการแก้ปัญหาตั้งแต่ต้นน้ำยันปลายน้ำ จะช่วยลดสภาพแวดล้อมที่เอื้อต่อการเกิดโรคอ้วน ช่วยส่งเสริมความตระหนักรู้ของแต่ละคนในทางอ้อมได้ และจะช่วยผลักดันให้เกิดวิถีชีวิตแบบใหม่ ทุกคนสนใจในเรื่องการดูแลสุขภาพที่ดี มีคุณภาพ และยั่งยืนในที่สุด
เนื่องในโอกาสวันอ้วนโลกประจำปีนี้ ภายใต้แนวคิด ‘Changing Systems Healthier Lives’ มุ่งเน้นให้เราทุกคนเกิดความตระหนักในการแก้ไขปัญหาโรคอ้วนอย่างจริงจัง เปลี่ยนแปลงระบบ และสร้างสภาพแวดล้อมที่ส่งเสริมทางเลือกที่ดีต่อสุขภาพ และพัฒนาความเป็นอยู่ที่ดีขึ้นสำหรับทุกคน
“เรื่องนี้ไม่ใช่เพียงแค่ของคนใดคนหนึ่ง แต่ถือว่าเป็นเรื่องของทุกคนในสังคม รวมไปถึงหน่วยงานทุกส่วนตั้งแต่ภาครัฐ ภาคเอกชน ไปจนถึงเป็นพันธกิจในระดับนานาชาติมาร่วมมือกัน มาเริ่มต้นปรับปรุงระบบ เพื่อระงับ และป้องกันวิกฤตการณ์โรคอ้วนนี้ ในการสร้างอนาคตแห่งสุขภาพดีและยั่งยืนสำหรับลูกหลานของเราไปด้วยกัน” คุณหมอแอมป์ฝากทิ้งท้าย
รายการอ้างอิง
[1] Phelps NH, Singleton RK, Zhou B, Heap RA, Mishra A, Bennett JE, et al. Worldwide trends in underweight and obesity from 1990 to 2022: a pooled analysis of 3663 population-representative studies with 222 million children, adolescents, and adults. The Lancet. 2024;403(10431):1027-50.
[2] Lobstein T, Powis J, Leach RJ. World Obesity Atlas 2024 [Internet]. London: World Obesity Federation; 2024 Mar 3. Available from: https://s3-eu-west-1.amazonaws.com/wof-files/WOF_Obesity_Atlas_2024.pdf
[3] The Lancet D, Endocrinology. Redefining obesity: advancing care for better lives. Lancet Diabetes Endocrinol. 2025;13(2):75.
[4] ระบบคลังข้อมูลด้านการแพทย์และสุขภาพ (Health Data Center : HDC) [Internet]. กระทรวงสาธารณสุข; 2567 [เข้าถึงเมื่อ 15 มกราคม 2568]. เข้าถึงได้จาก: https://hdcservice.moph.go.th/hdc/reports/page.php?cat_id=46522b5bd1e06d24a5bd81917257a93c
[5] Hall KD, Hammond RA, Rahmandad H. Dynamic interplay among homeostatic, hedonic, and cognitive feedback circuits regulating body weight. Am J Public Health. 2014;104(7):1169-75.
[6] Campos A, Port JD, Acosta A. Integrative Hedonic and Homeostatic Food Intake Regulation by the Central Nervous System: Insights from Neuroimaging. Brain Sci. 2022;12(4).
[7] Zhang L, Hernandez-Sanchez D, Herzog H. Regulation of Feeding-Related Behaviors by Arcuate Neuropeptide Y Neurons. Endocrinology. 2019;160(6):1411-20.
[8] Joly-Amado A, Cansell C, Denis RG, Delbes AS, Castel J, Martinez S, et al. The hypothalamic arcuate nucleus and the control of peripheral substrates. Best Pract Res Clin Endocrinol Metab. 2014;28(5):725-37.
[9] Becetti I, Bwenyi EL, de Araujo IE, Ard J, Cryan JF, Farooqi IS, et al. The Neurobiology of Eating Behavior in Obesity: Mechanisms and Therapeutic Targets: A Report from the 23rd Annual Harvard Nutrition Obesity Symposium. Am J Clin Nutr. 2023;118(1):314-28.
[10] Lin X, Li H. Obesity: Epidemiology, Pathophysiology, and Therapeutics. Frontiers in Endocrinology. 2021;12.
[11] National Center on Birth Defects and Developmental Disabilities, Public Health Genomics Branch in the Division of Blood Disorders and Public Health Genomics. Genes and obesity [Internet]. 2013 May 17 [cited 2025 Jan 15]. Available from: https://archive.cdc.gov/www_cdc_gov/genomics/
resources/diseases/obesity/obesedit.htm
[12] Olateju IV, Ogwu D, Owolabi MO, Azode U, Osula F, Okeke R, et al. Role of Behavioral Interventions in the Management of Obesity. Cureus. 2021;13(9):e18080.
[13] Hofmann W, Grelle S, Nielsen KS, Kukowski CA. Self-control and behavioral public policy. Current Opinion in Psychology. 2024;59:101873.

